Menu
Fermer




Menu
Fermer




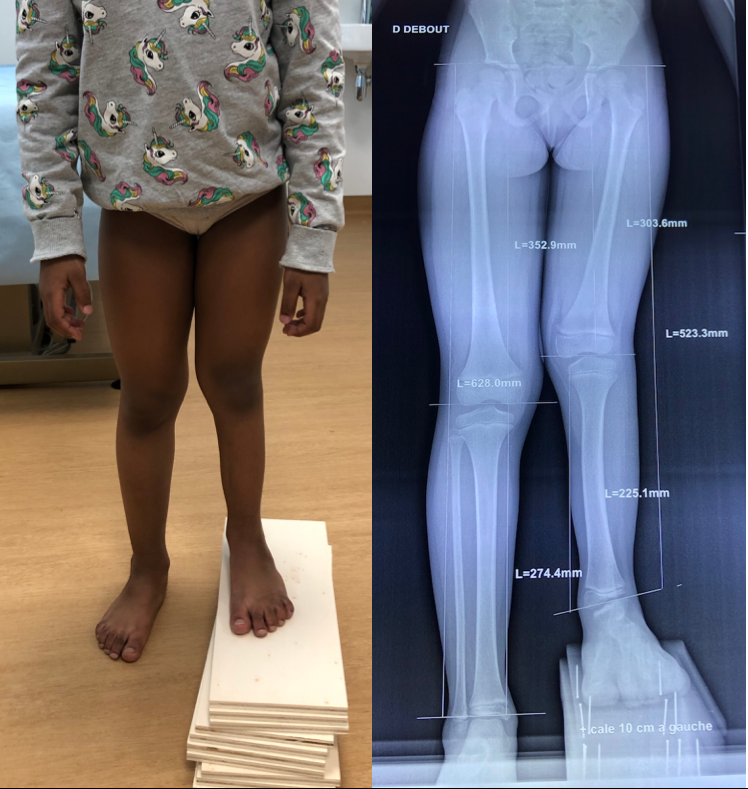 |
Plus de la moitié de la population présente quelques millimètres à 1 centimètre d’inégalité de longueur entre les 2 jambes sans que cela n’ait d’incidence fonctionnelle. En effet, le corps est capable de s’adapter sans conséquence pour des inégalités de longueurs des membres inférieurs inférieures à 15 millimètres. Contrairement aux idées reçues, la croissance évolue de manière harmonieuse et à un rythme identique au niveau des membres inférieurs (et supérieurs). Elle se fait sous contrôle hormonal et génétique. Les inégalités de plus de 15-20 millimètres ont plusieurs conséquences:
|
En savoir plus
Sommaire

il existe deux grands groupes de pathologies ou de « causes » qui exposent un enfant ou un adulte à une inégalité de longueur:
 L’ enfant nait avec une malformation. Il s’agit donc d’une anomalie, d’un problème, de naissance. Le plus souvent, cette malformation est à l’origine d’une diminution de la vitesse de croissance d’un membre. Ce membre, bras ou jambe, est ainsi plus court que l’autre et souvent il existe des anomalies associées (des muscles, articulations…). On parle d’hypoplasie. A l’extreme il n’y a pas de membre du tout, c’est à dire qu’il manque une jambe ou 1 bras en entier. On parle alors d’aplasie.
L’ enfant nait avec une malformation. Il s’agit donc d’une anomalie, d’un problème, de naissance. Le plus souvent, cette malformation est à l’origine d’une diminution de la vitesse de croissance d’un membre. Ce membre, bras ou jambe, est ainsi plus court que l’autre et souvent il existe des anomalies associées (des muscles, articulations…). On parle d’hypoplasie. A l’extreme il n’y a pas de membre du tout, c’est à dire qu’il manque une jambe ou 1 bras en entier. On parle alors d’aplasie.
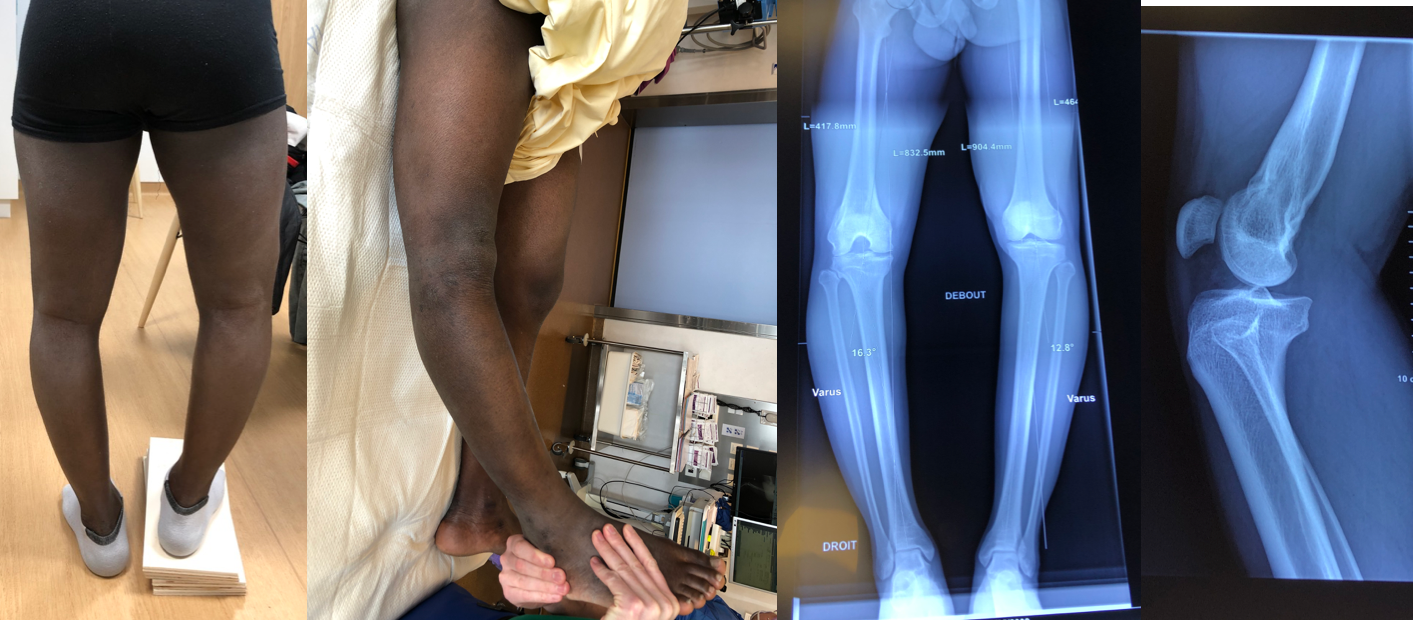
Il existe 3 grands types d’hypoplasie: hypoplasie fémorale, hypoplasie tibiale et hypoplasie fibulaire. Ci contre un cas sévère d’hypoplasie tibiale: on y retrouve une inégalité de longueur, une malposition et malformation du pied et de la cheville.
Parfois, beaucoup plus rarement, à l’inverse, l’anomalie induira une augmentation de la vitesse de croissance. On parle d’hypertrophie. L’excès de croissance peut concerner toute la moitié d’un corps (hémicorps), c’est à dire à la fois la moitié du visage, un bras, la moitié du tronc et un membre inférieur. L’hémicorps gauche ou droit est alors un peu plus « volumineux » que l’autre avec un bras et une jambe également un peu plus longs que l’autre.
Plus d’information sur les types et le traitement spécifique de ces anomalies de naissance: malformations et hypoplasie des membres
|
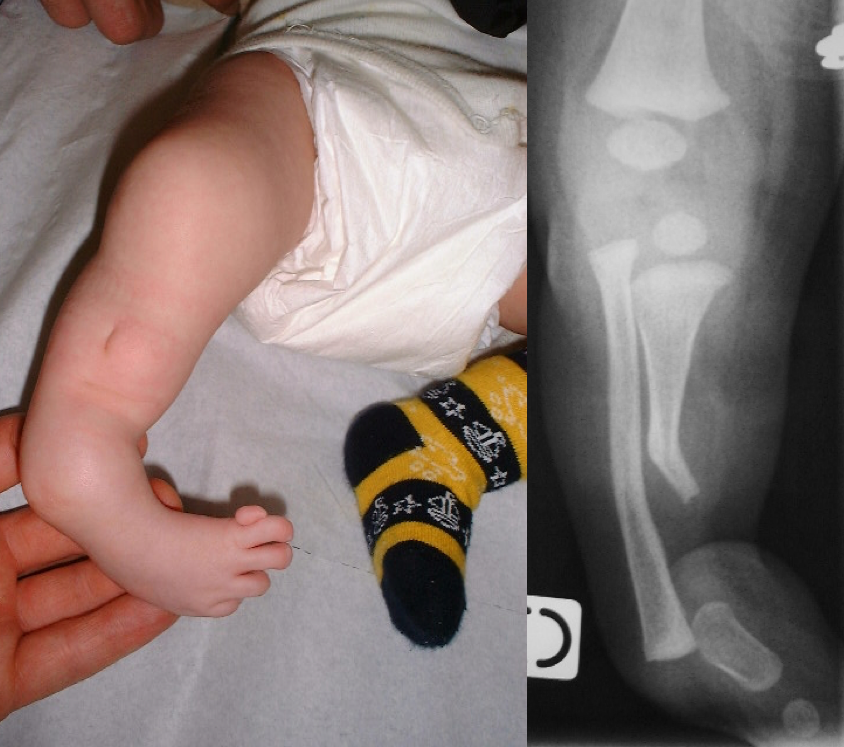
Ici, l’enfant présente des membres normaux à la naissance. Le plus souvent c’est la destruction d’un cartilage de croissance avant la fin de la croissance qui va induire une inégalité de longueur. Ainsi une fracture qui passe par un cartilage de croissance (décollement épiphysaire) ou une infection du cartilage de croissance (ostéomyélite) peut « détruire » de manière définitive (épiphysiodèse) et induira une inégalité de longueur entre les 2 membres. Cette inégalité sera d’autant plus importante que l’accident surviendra chez un enfant plus jeune et que cela touchera un cartilage de croissance très « actif » comme ceux autour du genou. |
 inégalité de longueur et déformation suite à une fracture passant par le cartilage de croissance dans l’enfance |
Chez l’adulte, d’un traumatisme grave d’une jambe (accident de moto notamment) qui peut poser des problèmes de traitement difficile et aboutir à une jambe plus courte que l’autre.
| La croissance en longueur des os est en effet assuré par des cartilages de croissances qui sont situés presque aux extrémités des os dits « longs » (humérus pour le bras, radius et cubitus pour l’avant bras, fémur pour la cuisse, tibia et péroné pour la jambe). Tous les cartilages de croissance sur un membre ne produisent pas le même nombre de centimètres au total. Ce sont surtout les cartilages de croissance situés autour du genou (cartilage de croissance de l’extrémité inférieure du fémur et de l’extrémité supérieure du tibia) qui sont actifs. Ils assurent à 2 deux 65% de la croissance du membre inférieur. Le cartilage de croissance de l’extrémité inférieure du fémur produit en moyenne 1,2 cm de croissance par an, 0,8 pour celui de l’extrémité supérieure du tibia. | 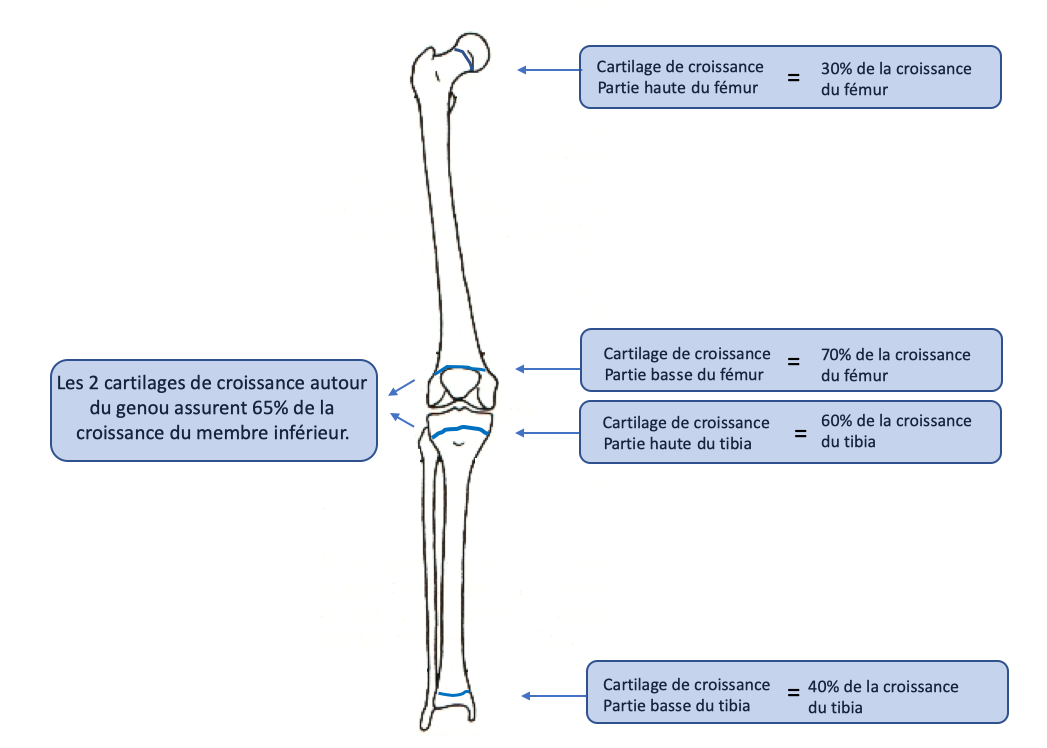 |
l’inégalité de longueur est souvent plus faible que dans les hypoplasies. Le membre par ailleurs est normal, la réalisation d’un allongement osseux, lorsqu’il est indiqué, est de ce fait plus simple que sur des inégalités congénitales.

Le diagnostic d’une inégalité de longueur des membres inférieurs est essentiellement clinique mais Il existe 3 circonstances principales de découverte:

Une fois le diagnostic posé, un suivi le plus souvent annuel sera réalisé pour surveiller l’évolution de cette inégalité. Plus une inégalité apparait tôt plus elle sera importante en fin de croissance.
Aucune compensation n’est nécessaire (pas de semelle) pour des inégalités de longueur de moins de 15 millimètres.
Pour des inégalités de longueur de plus de 15-20 millimètres, il existe chez l’adulte un risque de développer de l’arthrose de hanche (du côté long) et de l’arthrose au niveau des vertèbres lombaires si cette inégalité n’est pas. Il est donc fortement conseillé de traiter toute inégalité de longueur dépassant 15-20 millimètres.
Il existe un certain nombre d’inégalités qui apparaissent pendant l’enfance et qui n’évoluent pas ou peu et restent inférieures ou proches de 15 – 20 mm. On parle d’inégalité essentielle. Elles sont probablement congénitales.
| Pour les inégalités de longueur acquises, liées à une destruction d’un cartilage de croissance, il est facile de savoir quelle sera l’inégalité en fin de croissance. En effet, des tables référencées (Green et Anderson) nous permettent de savoir de ce chaque cartilage de croissance doit encore produire en centimètre en fonction de la courbe de croissance de l’enfant et de son âge osseux. |
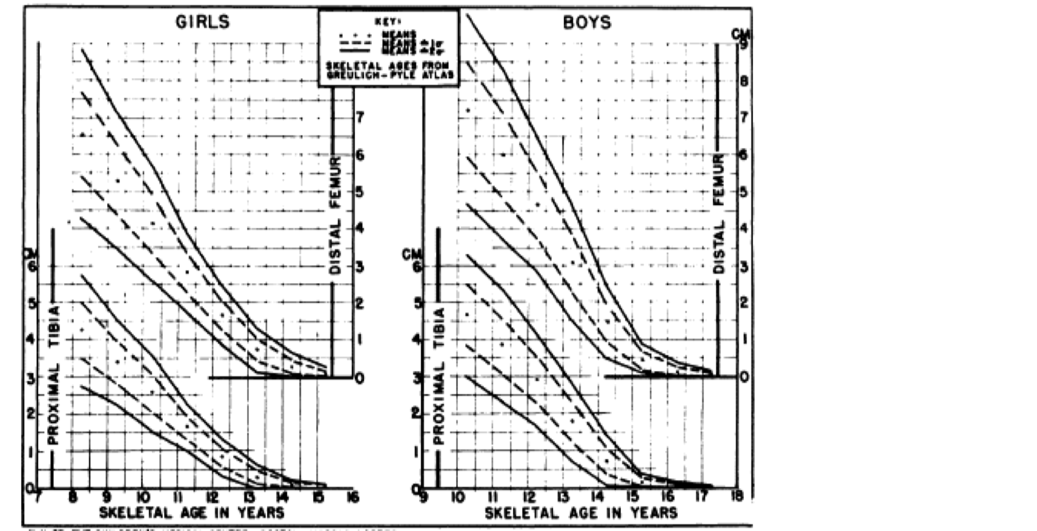 table de croissance résiduelle de Green et Anderson des cartilages de croissance autour du genou |
Pour les inégalités de longueur congénitales, il est possible aussi de pronostiquer l’inégalité en fin de croissance et de planifier un programme d’égalisation si cela s’avère nécessaire. pour en savoir plus
Pendant le suivi de la croissance, si l’inégalité s’aggrave il peut être nécessaire temporairement de compenser partiellement l’inégalité par une semelle dans la chaussure et/ou une semelle sous la chaussure voir une orthoprothèse (pour des hypoplasies sévères).
Il existe différents traitements à proposer en fonction de l’importance de l’inégalité :
Compensation par semelle : on commence à compenser au-delà de 15 millimètres d’inégalité et compense en laissant une inégalité résiduelle de 8-10 millimètres. Ainsi pour une inégalité de 20 millimètres on peut conseiller une compensation de 10 millimètres qui sera mise dans la chaussure. Il est difficile de compenser plus dans 15 millimètres par une semelle dans la chaussure (le pied sort de la chaussure). Il faudra associer dans ce cas à la semelle dans la chaussure une semelle collée sous la chaussure.
Epiphysiodèse : on freine la croissance du côté long pour que le côté court rattrape son retard. Elle est indiquée pour des inégalités allant de 15 à 40 millimètres, sur un patient qui n’a pas encore terminé sa croissance.
Allongement osseux : cela permet d’allonger le côté court. Les techniques d’allongement ont beaucoup évolué. Actuellement il n’est plus utilisé en première intention de fixateur externe. L’allongement osseux est réalisé aujourd’hui à l’aide d’un clou éléctromagnétique Precice pour en savoir plus
L’intervention consiste à bloquer un cartilage de croissance autour du genou (partie basse du fémur et/ou partie haute du tibia) sur le membre le plus long pour que le membre court récupère son retard. Cette technique ne peut s’appliquer que s’il reste suffisamment de croissance, elle ne peut pas être réalisée chez l’adulte.
Pour déterminer la bonne période pour envisager ce geste opératoire il faut connaître :
Ces éléments permettent de prévoir à quel moment il faudra bloquer 1 ou 2 cartilages de croissance autour du genou du côté long.
En pratique ce sont souvent des inégalités de 2 ou 3 centimètres que l’on souhaite corriger par cette intervention et c’est donc souvent autour de 11-12 ans chez la fille et 13-14 ans chez le garçon que cette intervention est programmée.
Il existe 2 moyens de réaliser cette intervention : épiphysiodèse par curetage ou par vissage. 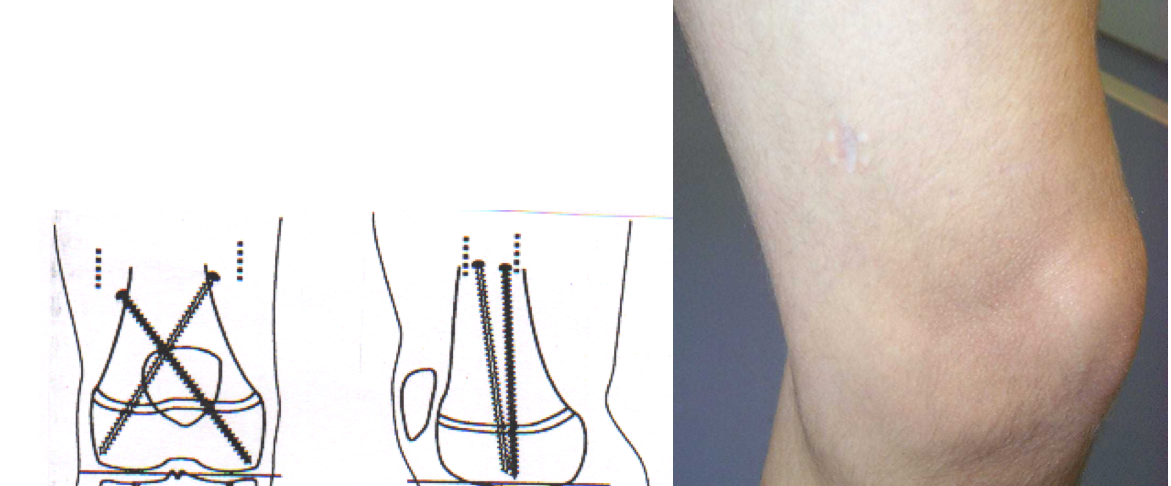 La deuxième à notre préférence car moins douloureuse et sans risque de gros hématome.
La deuxième à notre préférence car moins douloureuse et sans risque de gros hématome.
L’épiphysiodèse par vissage consiste à placer 2 vis au travers du cartilage de croissance. Les 2 vis se croisent et empêchent mécaniquement le cartilage de croissance de fonctionner. 2 petites incisions d’1 centimètre suffisent à mettre en place les vis.
L’intervention se pratique en ambulatoire. L’appui est autorisé dans les suites. De la glace est placée sur le genou quelques jours et les sports sont repris au bout de 2 à 3 semaines. L’effet de l’épiphysiodèse n’est pas immédiat. Le membre court rattrape le membre long sur le reste de croissance à venir.
Cette intervention est donc très simple comparativement à un allongement osseux. La reprise d’activité est rapide. Par contre elle fait perdre sur la taille finale prévue à hauteur du nombre de centimètres que l’on souhaite récupérer. Cela explique qu’au-delà de 3 centimètres d’inégalité, il peut se discuter, pour les personnes qui ont un pronostic de taille finale limité, de réaliser un allongement osseux.
Le principe d’un allongement osseux consiste à casser un os (le fémur, les os de la jambe, ou plus rarement un humérus), patienter une dizaine de jours puis étirer cet os à un rythme de l’ordre de 1 millimètre par jour à l’aide d’un distracteur: clou d’allongement éléctromagnétique ou, très rarement de nos jours, fixateur externe.
On peut faire un allongement avec un clou Precice jusqu’à 8 centimètre si nécessaire (limite des capacités du matériel). Il faut savoir que le risque de complication augmente pour un allongement qui dépasse 5 centimètres, quel que soit le matériel de distraction utilisé. Ainsi, si l’inégalité de longueur dépasse 8 centimètres il faudra envisager un deuxième allongement quelques années plus tard. Il est de toute façon préférable de faire 2 allongements « courts » de 4 cm plutôt qu’un seul de 10 cm, cela diminue fortement le risque de complication.
La chirurgie d’allongement par clou Precice est réalisée au cours d’une hospitalisation de 2 à 3 nuits. L’allongement se fait à domicile. De la rééducation quotidienne est nécessaire ainsi qu’un suivi en consultation 2 fois par mois pour suivre la bonne tolérance du membre pendant l’allongement.
allongement osseux progressif par clou magnétique
On parle de « callotasis ». Il existe ainsi différentes phases :
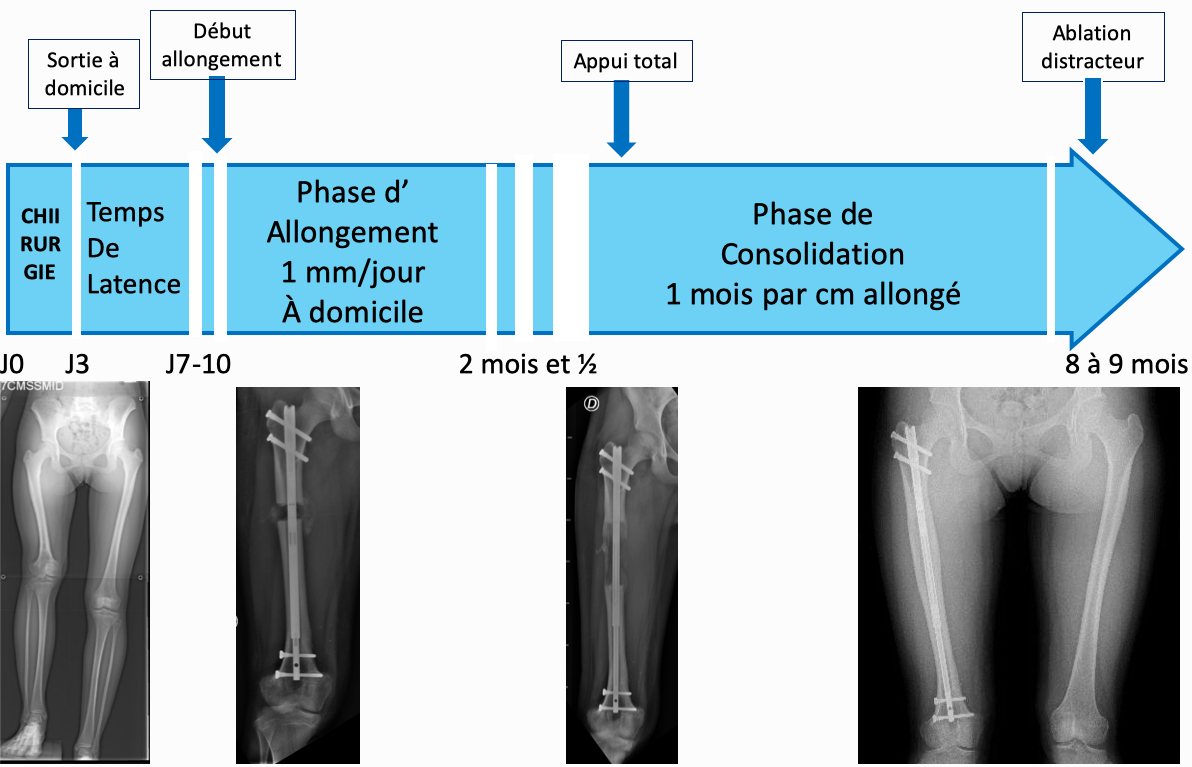
principes d’un allongement osseux par clou éléctromagnétique PRECICE: exemple pour un allongement de 6 cm
|
Un allongement osseux peut être indiqué dans les situations suivantes :
|
Un allongement osseux est une chirurgie dont les suites sont plus lourdes et plus longues qu’une épiphysiodèse. Pour autant, les techniques ont beaucoup évolué sur ces dernières années. Les allongements par clou éléctromagnétique sont parfaitement maitrisés et permettent des suites simples et un retour fonctionnel rapide.
Brochure à télécharger sur l’inégalité de longueur: ILMI nuvasive